【症例1】52歳女性
10年前より膿が出ており、何度も潰れてはできての繰り返しをしており、最近はフィステルがずっとできたままである。現在特に痛みはないが、咬んだ時に気になる。口腔内をし診察するとフィステルができており、打診痛や自発痛などはない。レントゲン写真で診てみると、頬側根の骨欠損が顕著であり、保存不可能と判断した。急性炎症がないので、抜歯即時インプラントを行うことで了承を得た。
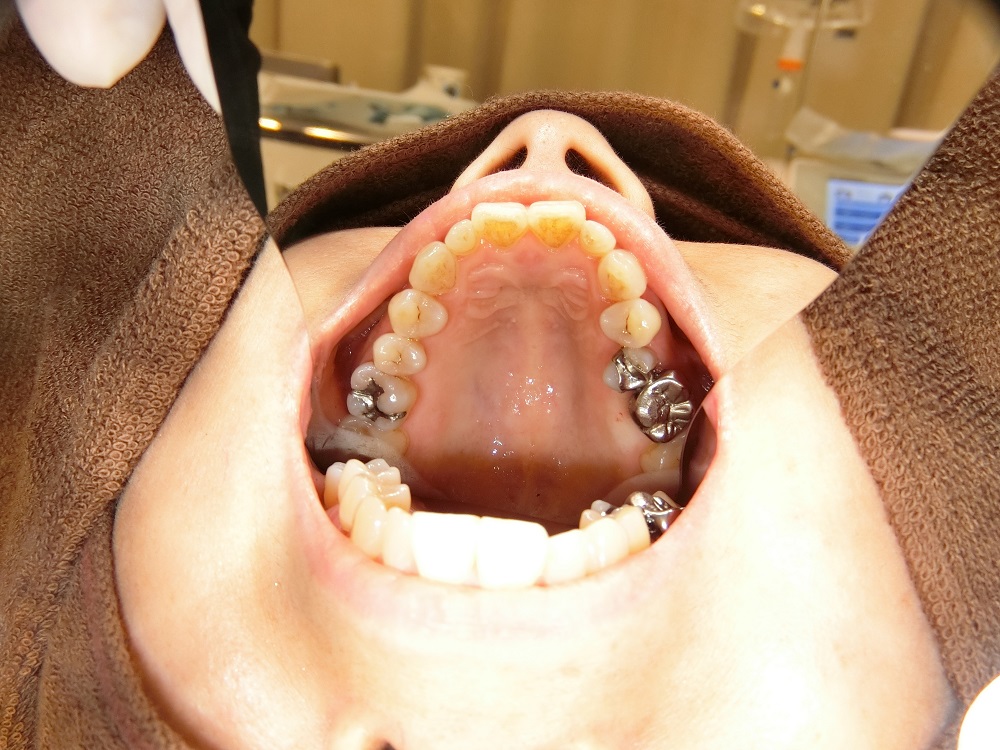 |
抜歯前の口腔内写真である。クラウンが装着されている |
|---|
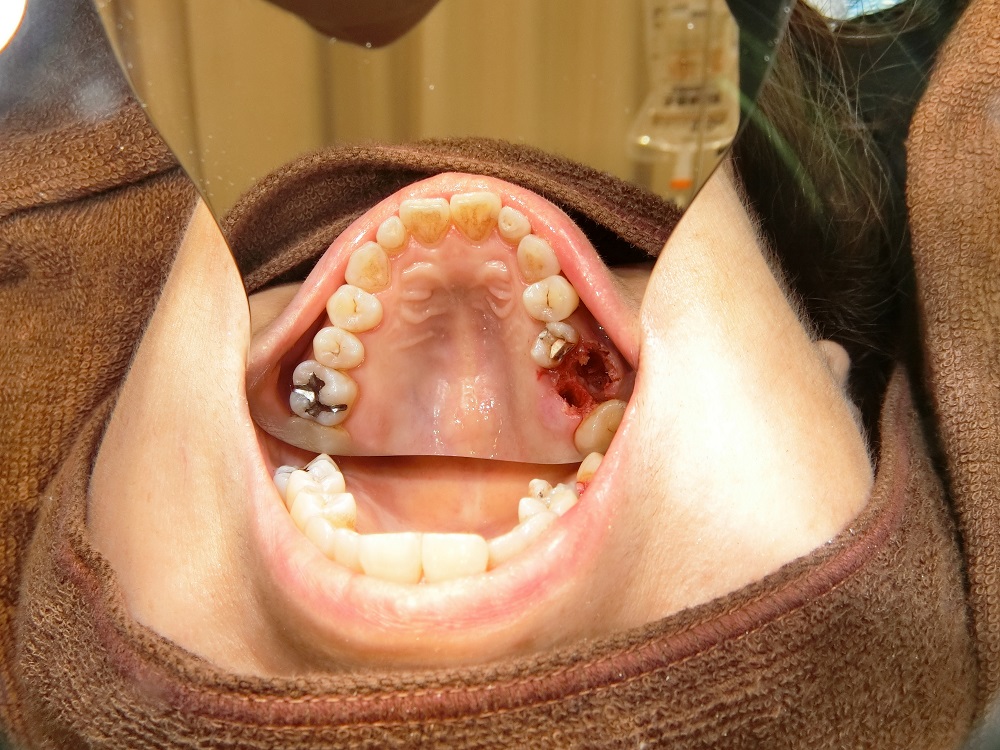 |
抜歯後の口腔内写真である。骨を喪失することを極力避けるため、ボーンサージェリーを用いて、抜歯した。、これにより骨の温存と術後の痛みを回避できた。 |
|---|
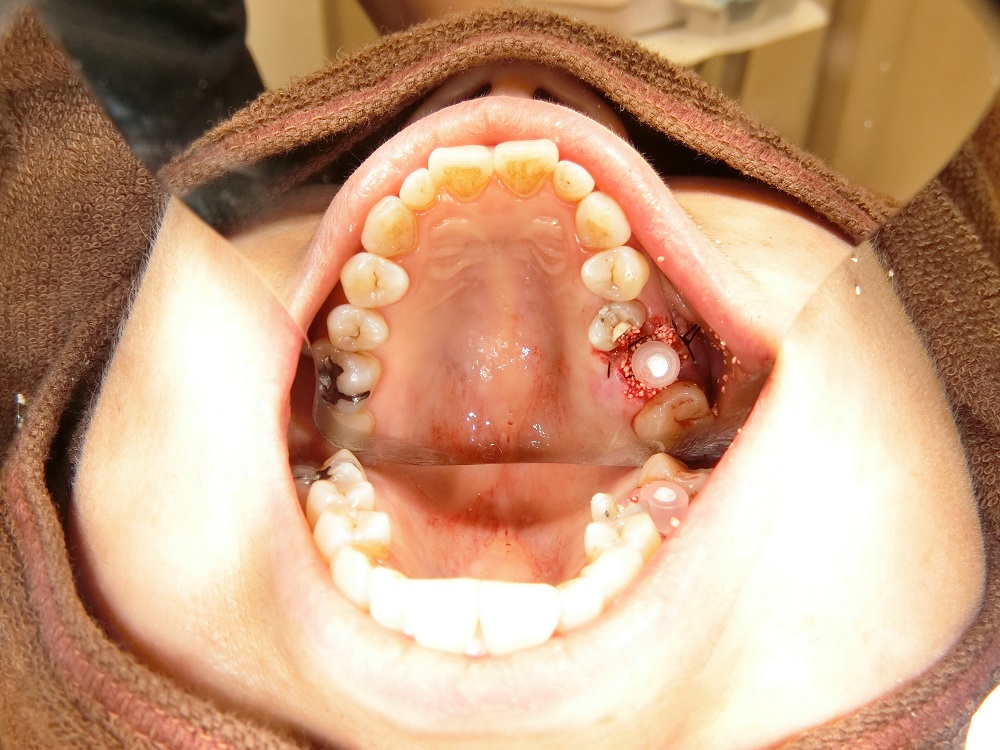 |
インプラント埋入後の口腔内写真である。当初はソケットリフトを行う予定であったが、幸いにも歯槽間中隔に十分な骨幅があったので、予定していたソケットリフトは行わず、この歯槽間中核に埋入することにした。ちなみに抜歯とインプラントの間隙を少なくするため、骨補填剤を入れた。 |
|---|
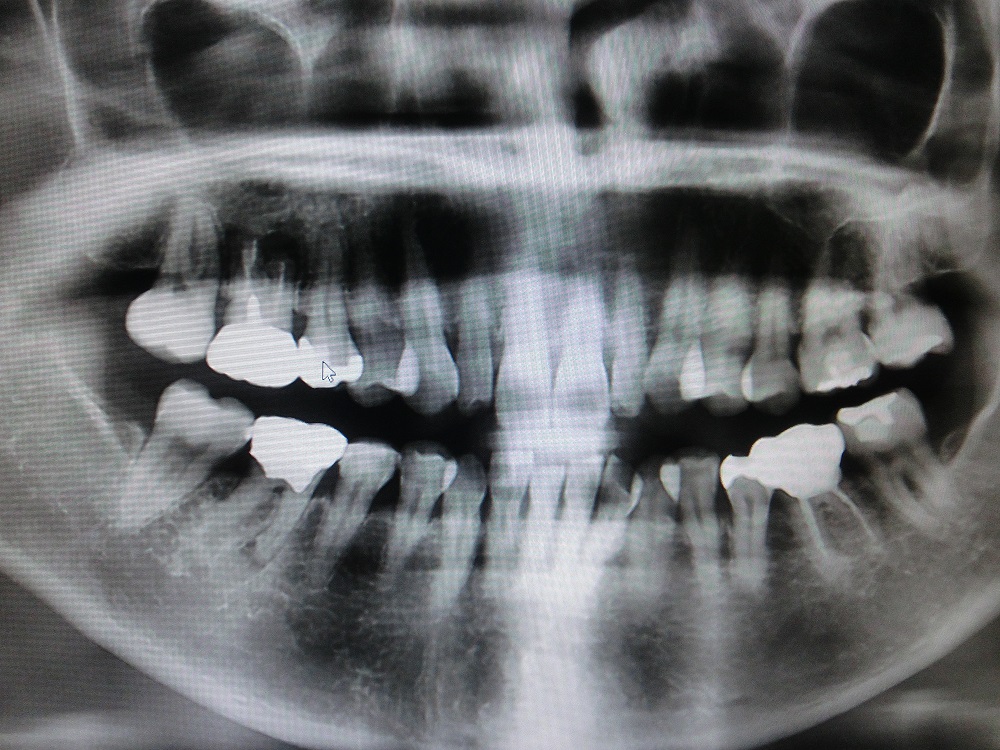 |
術前のレントゲン写真である。頬側部に骨欠損が見られる。 |
|---|
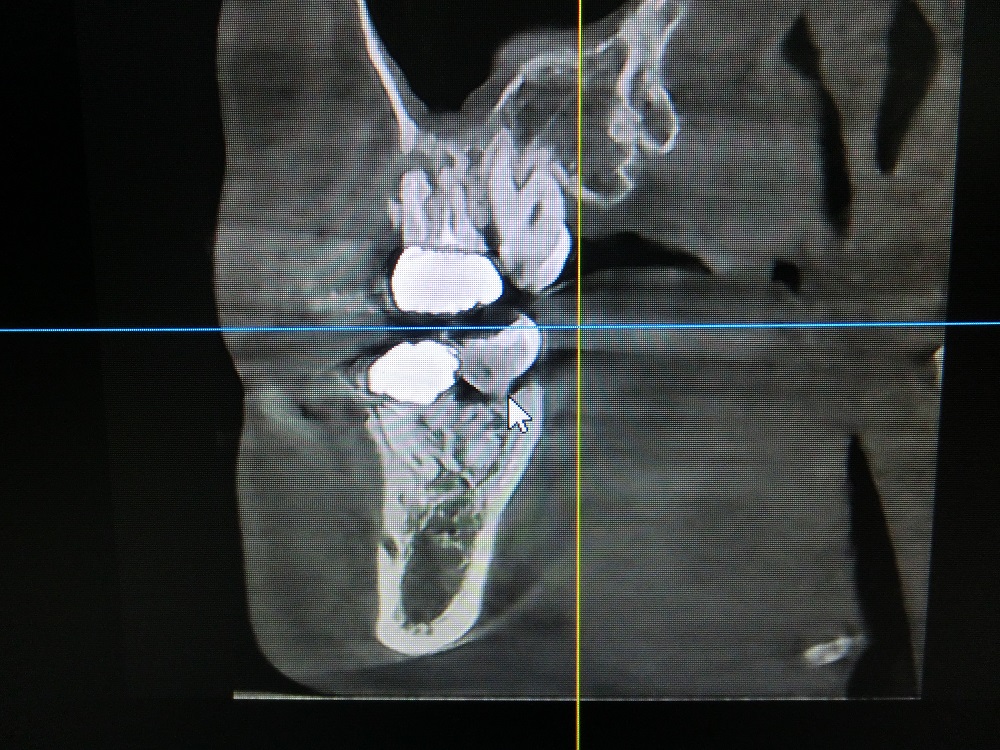 |
術前のCT写真である。パノラマ写真で見るよりも骨の状態は良くない。このようにパノラマレントゲンだけで得られない情報もCTではよくわかるので、CTは必須である。 |
|---|
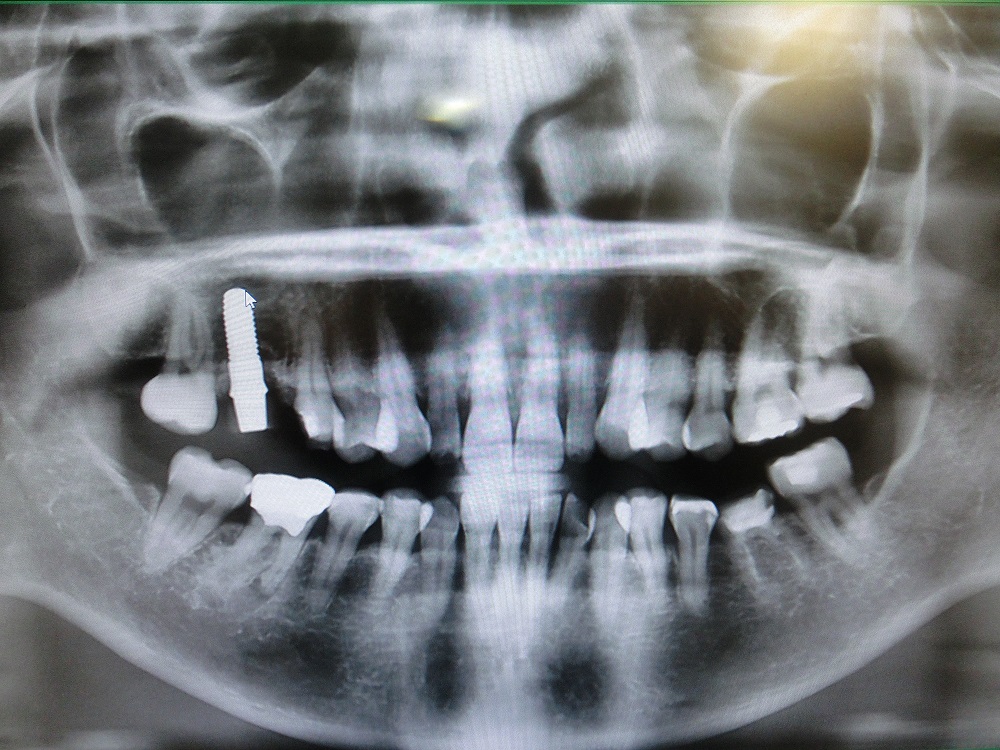 |
インプラント術後のレントゲン写真である。隣在歯の真ん中に埋入できたので、位置として理想的である。 |
|---|
【症例2】左上5,7番 左下4,6番 40歳女性
左下も左上もブリッジが入っていたが、排膿および動揺が著しく、咬合痛を訴えていた。レントゲンによる精査で、左下は保存不可のため抜歯を行った。排膿があったものの、骨の高さは十分にあったため、炎症反応が収まるであろう1週間後を目安にインプラントを行うことにした。また、左上は排膿などの急性炎症はないが動揺があるので同日にインプラントを行うことで了承し、上下4本のインプラントを行うことになった。
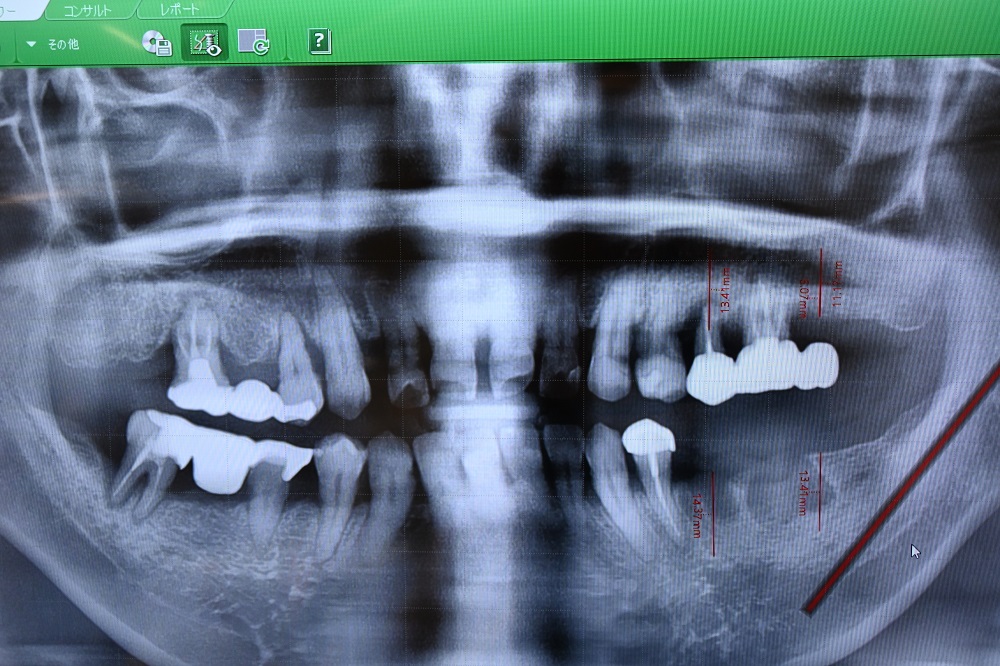 |
左下はすでに抜歯しており、骨幅と高さは十分にある。また、左上は5番はボーンロスしており、明らかに保存不可能である。左上7番は上顎洞までの距離は問題ない。 |
|---|
② (1).JPG) |
術前の側面観である。上下の咬合間距離は十分である。 |
|---|
③.JPG) |
1週間前に抜歯した部位である。炎症反応はなく、歯肉もかなりふさがってきている。私見ではあるが、抜歯部位は幅ができるだけ確保されているのが重要であるので、あまり抜歯窩を長期間置かない方がよい。 |
|---|
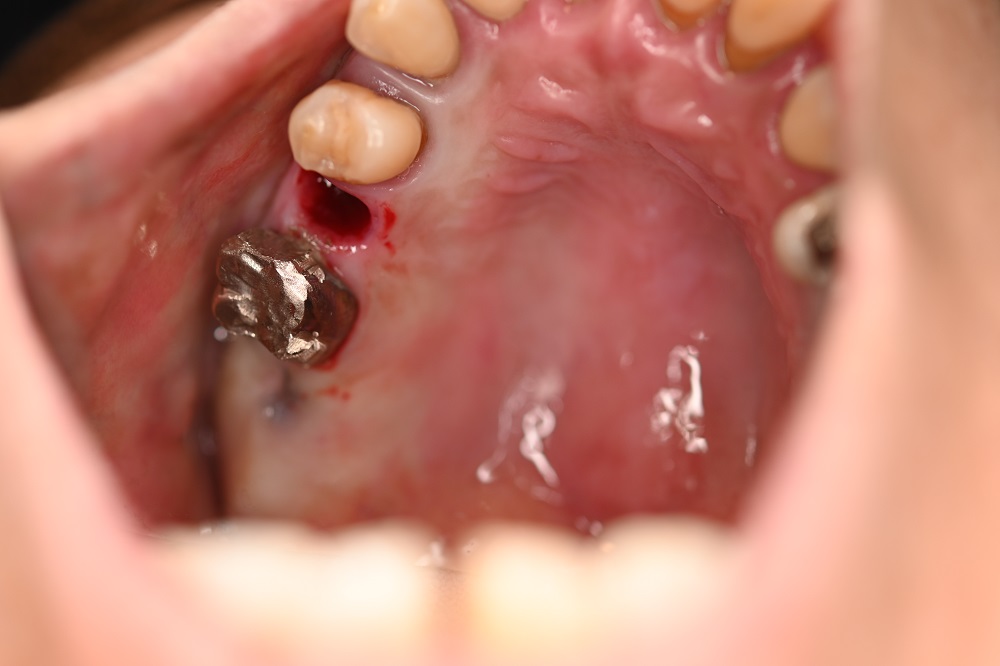 |
左上抜歯後の口腔内写真であるが、出血などは少なく良好である。 |
|---|
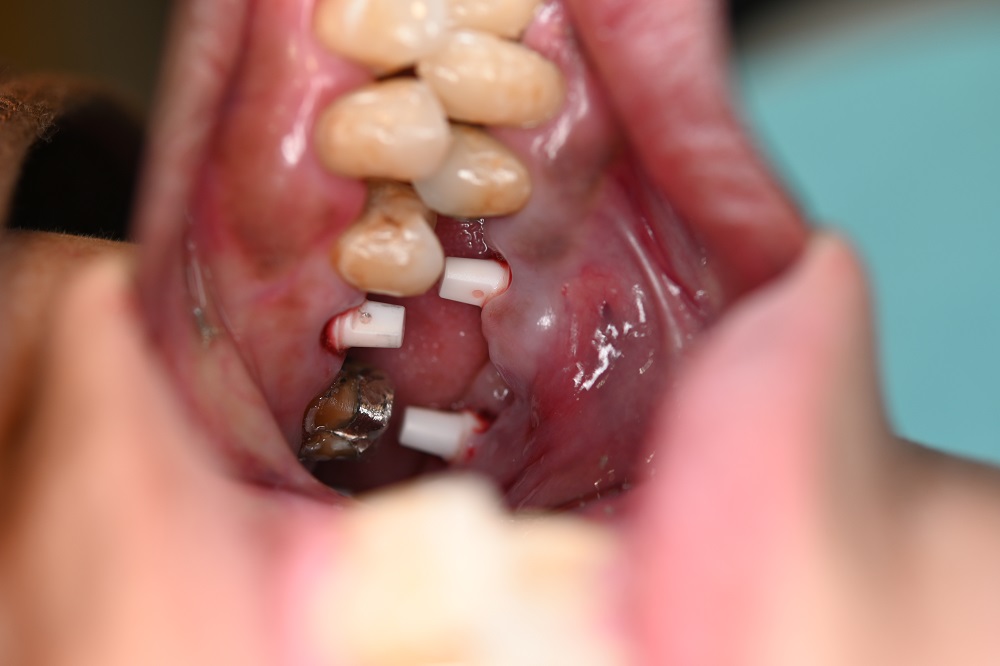 |
インプラントの埋入後の口腔内写真である。平行性はまず問題ないと思われる。 |
|---|
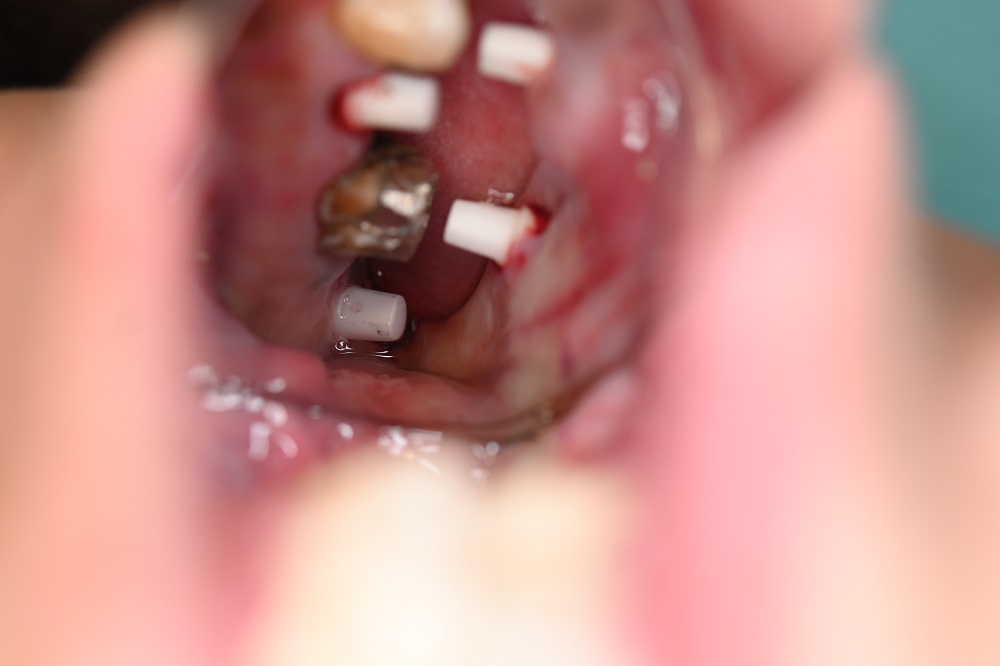 |
左上7番部位のインプラント埋入後の写真である。こちらも左上5番との平行性は取れている。 |
|---|
【症例3】40代
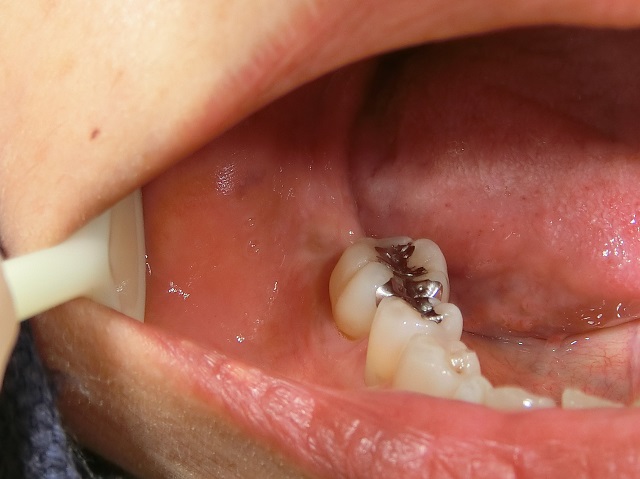 |
他院にて抜歯後4か月の口腔内写真 |
|---|
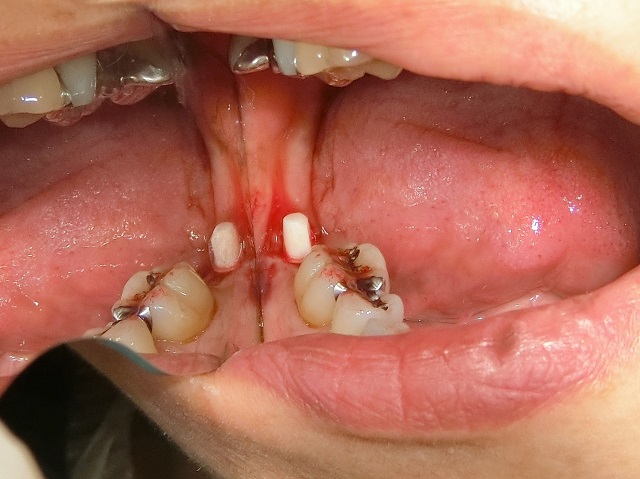 |
セラミックインプラント埋入 |
|---|
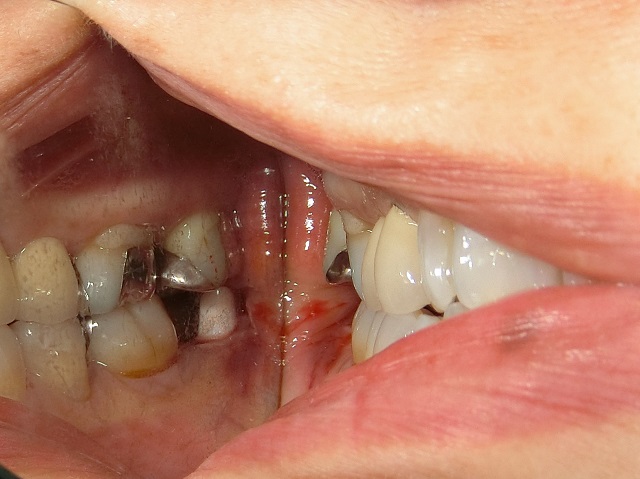 |
セラミックインプラント埋入後側方からの写真(上下顎間の距離は十分にある) |
|---|
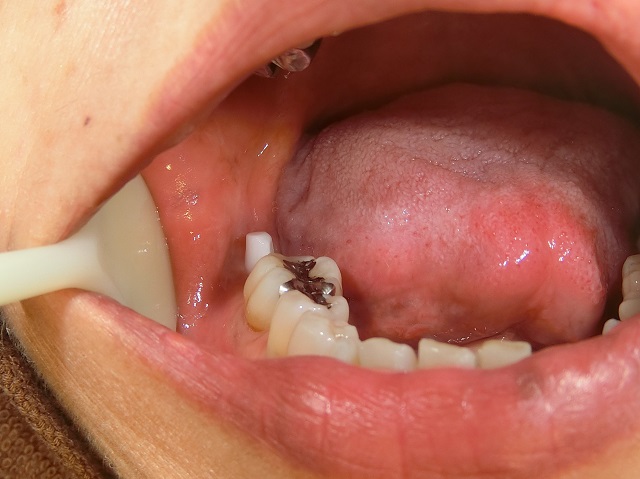 |
インプラント埋入1か月後の写真(動揺や痛みなどはない) |
|---|
【症例4】40代
|
左上7番歯の破折により保存不可と診断 |
|
抜歯直後のレントゲン写真 |
|
上顎洞までの距離が十分にあるため抜歯即時インプラントを行った |
|
抜歯直後の口腔内写真 |
|
インプラント埋入後の口腔内写真(周囲に白く見えるものは、人工骨補填材) |
 |
 |
 |
Copyright © 2024 ゴーエンデンタルクリニック自由が丘 All rights Reserved.




